Spis treści
Co to jest rak podstawnokomórkowy skóry?
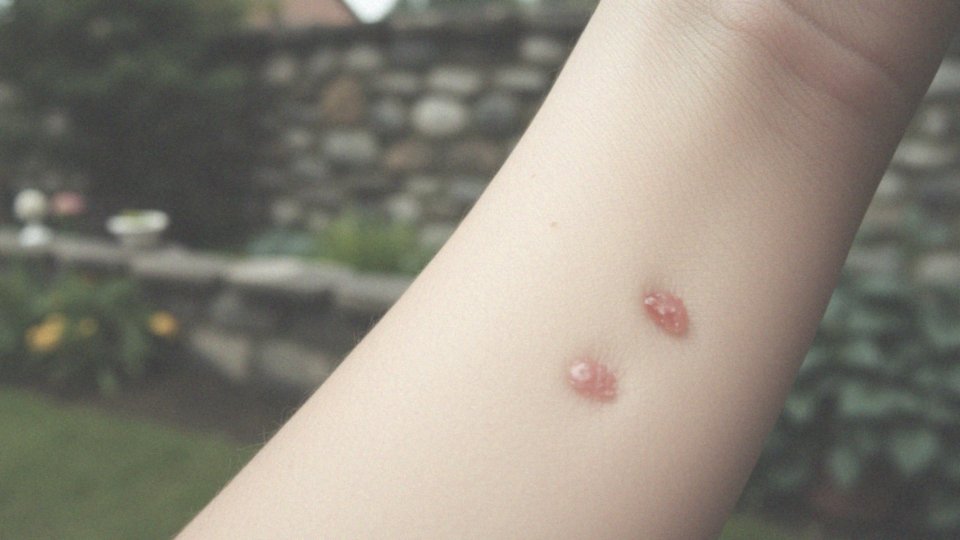
Rak podstawnokomórkowy skóry to najczęstsza forma nowotworu w tej grupie. Powstaje on z komórek znajdujących się w warstwie podstawnej naskórka. Jego rozwój jest stosunkowo powolny, a przerzuty występują w bardzo nielicznych przypadkach. W praktyce oznacza to, że nowotwór ten najczęściej lokalizuje się w jednym miejscu, niszcząc otaczające tkanki, a rzadko wpływa na inne części organizmu.
Miejscowa złośliwość jest istotna, ponieważ nieleczony rak może prowadzić do poważnych uszkodzeń, szczególnie w rejonie głowy i szyi, gdzie występuje najczęściej. Głównym czynnikiem ryzyka rozwoju tego typu nowotworu jest długotrwałe narażenie na promieniowanie ultrafioletowe (UV). Ekspozycja na słońce skutkuje uszkodzeniami skóry i sprzyja kancerogenezie.
Oblicza się, że rak podstawnokomórkowy odpowiada za około 75% wszystkich przypadków nowotworów skóry, co pokazuje, jak ważne jest podejmowanie działań prewencyjnych i ochrona przed promieniowaniem UV.
Jakie są różne formy raka podstawnokomórkowego skóry?
Rak podstawnokomórkowy skóry można zaobserwować w kilku różnych formach, z których każda ma swoje unikalne cechy oraz sposób wzrostu. Oto najczęściej spotykane typy:
- Postać guzkowa – to wypukłość z wyraźnymi, wałowatymi brzegami o porcelanowym zabarwieniu, zazwyczaj umiejscowiona na twarzy lub szyi.
- Postać wrzodziejąca – charakteryzuje się pojawieniem się owrzodzeń, które mogą być pokryte strupem i bywają bolesne, a nawet prowadzić do powstawania blizn.
- Postać powierzchniowa – to płaskie, ale podniesione zmiany, które wymagają łuszczenia oraz mogą być czerwone. Często mogą być mylone z innymi rodzajami zmian skórnych.
- Postać barwnikowa – ta odmiana zawiera pigment, przez co zmiana ma ciemniejszy odcień niż otaczająca ją skóra.
- Postać twardzinopodobna – posiada twardą strukturę i może być mylona z innymi nowotworami lub chorobami dermatologicznymi.
- Postać torbielowata – objawia się jako zmiana wypełniona płynem, co nadaje jej wskazujący kształt torbieli.
Ta różnorodność form podkreśla potrzebę indywidualnego podejścia w diagnostyce oraz leczeniu. Wczesna identyfikacja oraz regularne monitorowanie wszelkich zmian skórnych mają kluczowe znaczenie. Dlatego pacjenci powinni niezwłocznie zgłaszać wszelkie niepokojące zmiany u swojego lekarza, zwłaszcza gdy zauważają coś, co odbiega od normy w wyglądzie skóry.
Jakie są objawy raka podstawnokomórkowego skóry?
Objawy raka podstawnokomórkowego skóry mogą się znacznie różnić w zależności od konkretnej postaci tej choroby. Najczęściej jednak występują charakterystyczne:
- małe guzki o perłowym zabarwieniu z wyraźnie zaznaczonymi brzegami, które mogą krwawić,
- owrzodzenia, które długo się nie goją,
- płaskie zmiany, które są czerwone i często towarzyszy im łuszczenie oraz swędzenie,
- zmiany skórne przypominające blizny z porcelanowym kolorem, które mogą wskazywać na poważniejsze uszkodzenia.
Owrzodzenia najczęściej występują na miejscach wyjątkowo narażonych na działanie promieni słonecznych, takich jak twarz, nos, powieki czy małżowina uszna. Jeśli nie zostaną odpowiednio leczone, mogą prowadzić do poważnych problemów zdrowotnych. Warto zatem regularnie obserwować wszelkie zmiany na skórze oraz zwracać uwagę na ewentualne objawy, ponieważ wczesne wykrycie jest kluczowe dla skutecznej interwencji medycznej.
Jakie są przyczyny występowania raka podstawnokomórkowego?
Rak podstawnokomórkowy ma swoje korzenie głównie w ekspozycji na promieniowanie ultrafioletowe (UV), które emitowane jest przez słońce oraz lampy solarium. To szkodliwe promieniowanie może uszkodzić DNA znajdujące się w komórkach skóry, co z kolei prowadzi do mutacji i transformacji nowotworowych w dolnych warstwach naskórka. Z każdym rokiem rośnie prawdopodobieństwo wystąpienia tego typu nowotworu, zwłaszcza u osób, które spędzają długie godziny na słońcu.
Istnieją także dodatkowe czynniki ryzyka, takie jak:
- kontakt z toksycznymi substancjami, takimi jak arsen,
- stosowanie leków immunosupresyjnych, które osłabiają działanie układu odpornościowego,
- wcześniejsza radioterapia, szczególnie u osób, które już przeszły leczenie nowotworowe,
- uwarunkowania genetyczne, takie jak zespół Gorlina i Goltza.
Właśnie dlatego profilaktyka oraz regularne wizyty u dermatologa są kluczowe w rozpoznawaniu i ograniczaniu ryzyka zachorowania na ten nowotwór.
Jakie czynniki ryzyka mogą prowadzić do raka podstawnokomórkowego?

Czynniki ryzyka raka podstawnokomórkowego skóry są różnorodne i mogą podwyższać szansę na zachorowanie. Najważniejszym z nich jest narażenie na promieniowanie ultrafioletowe (UV). Długotrwałe opalanie się, zarówno na słońcu, jak i w solarium, prowadzi do uszkodzenia skóry, co sprzyja pojawieniu się nowotworów.
Osoby o jasnej karnacji, zwłaszcza te, które eksponują swoje ciało na słońce bez ochrony, powinny być szczególnie ostrożne, ponieważ ryzyko zachorowania u nich znacznie rośnie. Wiek także ma znaczenie – osoby powyżej 60. roku życia są na to bardziej narażone z powodu możliwego osłabienia układu odpornościowego. Ryzyko rośnie również wśród pacjentów leczonych immunosupresyjnie oraz tych, którzy przeszli przeszczepy, gdyż ich organizmy gorzej radzą sobie w walce z nowotworami.
Czynniki genetyczne są kolejnym istotnym aspektem; rodziny z historią raka skóry, a także osoby cierpiące na zespół Gorlina i Goltza, mogą mieć zwiększone ryzyko. Warto też wspomnieć o szkodliwych substancjach, takich jak arsen, które również przyczyniają się do wzrostu zagrożenia.
Zrozumienie tych elementów jest kluczowe w zapobieganiu. Regularne wizyty u dermatologa oraz unikanie intensywnego nasłonecznienia to podstawowe działania, które mogą znacząco zredukować ryzyko zachorowania na raka podstawnokomórkowego skóry.
Jak rozwija się rak podstawnokomórkowy?
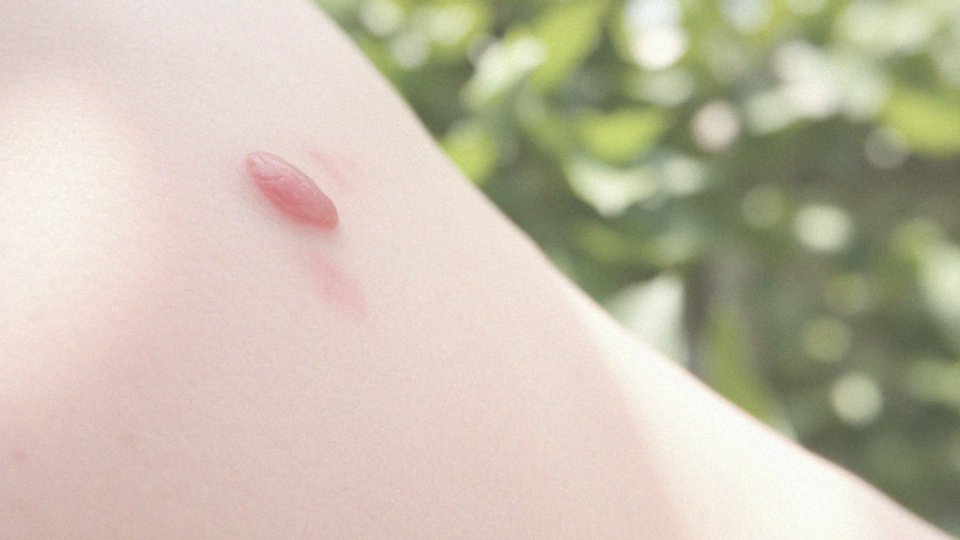
Rak podstawnokomórkowy rozwija się w sposób powolny, co może zmylić wielu. Cały proces zaczyna się od uszkodzenia DNA w podstawowych komórkach warstwy naskórka, głównie w wyniku ekspozycji na promieniowanie ultrafioletowe (UV). Tego typu uszkodzenia prowadzą do mutacji genetycznych, które zaburzają naturalny cykl wzrostu i podziału komórek. W rezultacie zmutowane komórki zaczynają namnażać się w sposób niekontrolowany, co prowadzi do powstawania guza.
Istotne jest, że nowotwór ten charakteryzuje się złośliwością lokalną, co oznacza, że ma tendencję do inwazji sąsiednich tkanek, ale rzadko przerzuca się do odległych części organizmu. Nieleczony rak podstawnokomórkowy może spowodować poważne uszkodzenia skóry oraz głębiej położonych tkanek, co stanowi szczególne zagrożenie dla obszarów takich jak twarz i szyja.
Z czasem może przyjmować różne formy, a jego agresywny rozwój wiąże się z ryzykiem istotnych problemów zdrowotnych oraz nieodwracalnych zmian w skórze. Dlatego kluczowe jest wczesne wykrywanie oraz podjęcie skutecznych działań leczniczych. Dzięki temu można znacznie zminimalizować ryzyko związane z rozwojem i konsekwencjami raka podstawnokomórkowego.
Czy rak podstawnokomórkowy skóry jest groźny?
Rak podstawokomórkowy skóry to groźny nowotwór, który chociaż rzadko daje przerzuty, może być bardzo niebezpieczny z powodu swojej złośliwej natury. Nieleczony, ma potencjał do niszczenia okolicznych tkanek, co prowadzi do poważnych uszkodzeń, bolesnych owrzodzeń i infekcji.
Szczególnie alarmujące są zmiany, które najczęściej pojawiają się w okolicach twarzy i szyi, gdzie mogą prowadzić do deformacji oraz widocznych defektów kosmetycznych. Takie fizyczne zmiany mogą znacząco obniżać jakość życia osób dotkniętych tym schorzeniem. Wczesne wykrycie tego rodzaju nowotworu jest kluczowe dla jego skutecznego leczenia. Statystyki wskazują, że odpowiednio dobrana terapia może prowadzić do całkowitego wyleczenia.
Objawy, takie jak:
- długotrwałe owrzodzenia,
- niepokojące zmiany skórne,
- widoczne defekty kosmetyczne.
powinny być traktowane poważnie. Dlatego tak istotne jest, aby pacjenci regularnie kontrolowali stan swojej skóry. W razie jakichkolwiek wątpliwości, warto niezwłocznie zasięgnąć porady lekarza. Taka proaktywna postawa pozwala zminimalizować ryzyko poważnych konsekwencji zdrowotnych oraz rozwoju zaawansowanej patologii.
Jakie są konsekwencje zdrowotne niesie ze sobą nieleczony rak podstawnokomórkowy?
Nieleczony rak podstawnokomórkowy skóry niesie ze sobą poważne zagrożenia zdrowotne. Z biegiem czasu może dochodzić do uszkodzenia tkanek oraz naciekania na pobliskie struktury, co prowadzi do powstawania bolesnych owrzodzeń, które są trudne w leczeniu. Tego rodzaju rany często stają się chroniczne i mogą powodować krwawienia czy infekcje, szczególnie w obszarach narażonych na urazy.
Długotrwałe zmiany mogą prowadzić do deformacji, zwłaszcza w okolicach twarzy i szyi, co negatywnie wpływa na samopoczucie pacjentów. Defekty kosmetyczne mogą przybrać nieodwracalny charakter, co dodatkowo potęguje problemy emocjonalne i psychiczne.
W zaawansowanych stadiach choroba może atakować głębsze warstwy tkanek, takie jak mięśnie czy kości, co samo w sobie stanowi dodatkowe wyzwanie terapeutyczne. Dlatego tak ważne jest, aby edukować się na temat wczesnych symptomów oraz ich potencjalnych konsekwencji dla zdrowia. Wiedza ta pozwala uniknąć przechodzenia w poważniejsze stadia choroby.
Regularne badania dermatologiczne oraz znajomość czynników ryzyka mogą znacząco zredukować ryzyko wystąpienia groźnych powikłań związanych z tym nowotworem. Ponadto, warto być czujnym i dążyć do jak najlepszej opieki medycznej.
Jakie są powikłania po nieleczonym raku podstawnokomórkowym?
Nieleczony rak podstawnokomórkowy może prowadzić do wielu poważnych problemów zdrowotnych, które znacząco obniżają jakość życia. Ten nowotwór ma zdolność do niszczenia otaczających tkanek, co może skutkować powstawaniem rozległych uszkodzeń skóry oraz tkanek podskórnych.
Często pojawiają się bolesne owrzodzenia, które są trudne do wyleczenia, co z kolei zwiększa ryzyko infekcji. W przypadku zaniedbania terapii, owrzodzenia mogą krwawić, a częste uszkodzenia mogą prowadzić do deformacji i defektów kosmetycznych, zwłaszcza w okolicach twarzy i szyi. Taki stan rzeczy wpływa negatywnie na samopoczucie emocjonalne pacjentów.
W skrajnych przypadkach rak podstawnokomórkowy może atakować głębiej położone struktury, takie jak:
- mięśnie,
- nerwy,
- kości.
Co stawia przed lekarzami dodatkowe wyzwania w zakresie leczenia. Zaniedbanie terapii skutkuje także ogólnym pogorszeniem stanu zdrowia, co może ograniczyć skuteczność przyszłych zabiegów medycznych.
Z tego powodu osoby, u których istnieje ryzyko wystąpienia tego nowotworu, powinny regularnie monitorować zmiany skórne. Kluczowe jest także, by niezwłocznie konsultować się z lekarzem, co pozwoli na wczesne wykrycie ewentualnych problemów zdrowotnych. Właściwa opieka medyczna oraz świadomość możliwych powikłań mogą znacząco poprawić rokowania osób z rakiem podstawnokomórkowym.
Jakie podejścia diagnostyczne stosuje się w przypadku raka podstawnokomórkowego?
Diagnostyka raka podstawnokomórkowego obejmuje kilka kluczowych etapów, które pozwalają na szczegółową analizę zmian skórnych. Na początku lekarz przeprowadza badanie fizykalne, oceniając wygląd oraz charakter tych zmian. W tym procesie niezwykle pomocne są narzędzia, takie jak:
- dermatoskopia,
- wideodermatoskopia,
- które umożliwiają precyzyjniejsze zbadanie struktury zmiany skórnej oraz wykluczenie innych problemów zdrowotnych.
Kolejnym krokiem jest biopsja, polegająca na pobraniu fragmentu tkanki w celu analizy histopatologicznej. Dzięki badaniu mikroskopowemu możliwe jest zidentyfikowanie komórek nowotworowych i określenie rodzaju raka. Biopsja stanowi istotny element w procesie ustalania ostatecznej diagnozy. W niektórych sytuacjach lekarz może zlecić dodatkowe badania obrazowe po przeprowadzeniu biopsji. Takie badania są konieczne do oceny głębokości nacieku oraz ryzyka powikłań. Wczesne rozpoznanie choroby ma ogromne znaczenie dla efektywnego leczenia. Dlatego niezwykle ważne jest, aby każda osoba z niepokojącymi zmianami skórnymi niezwłocznie skonsultowała się z dermatologiem.
Jakie metody leczenia są dostępne dla pacjentów z rakiem podstawnokomórkowym?
Leczenie raka podstawnokomórkowego skóry zazwyczaj wymaga chirurgicznego usunięcia zmiany, z dodatkowym marginesem zdrowych tkanek. Taki zabieg pozwala na jak najdokładniejsze usunięcie nowotworu, co znacznie zmniejsza ryzyko nawrotu.
Istnieją jednak alternatywne metody, które mogą być stosowane w szczególnych przypadkach, zwłaszcza przy mniejszych zmianach lub w sytuacjach, gdy pacjenci nie mogą poddać się operacji. Przykłady takich metod to:
- Krioterapia, polegająca na zamrażaniu zmian, co skutecznie niszczy powierzchowne formy raka,
- Elektrokoagulacja, która wykorzystuje prąd elektryczny do eliminacji komórek nowotworowych,
- Radioterapia, pomocna w sytuacjach, gdy zmiany są większe lub chirurgiczne usunięcie jest utrudnione, jak w rejonie oczu,
- Terapia fotodynamiczna, gdzie stosuje się substancje wrażliwe na światło, które po naświetleniu przyczyniają się do destrukcji komórek rakowych,
- Maści zawierające chemioterapeutyki, takie jak 5-fluorouracyl, które wykorzystuje się w przypadku zmian powierzchownych,
- Leki immunomodulujące, na przykład imikwimod, które wspierają organizm w walce z nowotworem,
- Terapia celowana, jak wismodegib, która może okazać się skuteczna w bardziej zaawansowanych przypadkach raka, szczególnie gdy inne metody zawodzą.
Wybór odpowiedniej formy leczenia zawsze zależy od lokalizacji nowotworu, jego właściwości oraz ogólnego stanu zdrowia pacjenta.
Jakie mogą być rokowania w przypadku nieleczonego raka podstawnokomórkowego?
Rokowania w przypadku raka podstawnokomórkowego, który nie jest poddawany leczeniu, są zazwyczaj niekorzystne. Gdy nowotwór pozostaje bez terapii, może prowadzić do poważnych uszkodzeń w obrębie tkanek. Przykładowo, rak ma tendencję do naciekania głębiej, co zwiększa ryzyko powstania bolesnych owrzodzeń. Takie zmiany mogą sprzyjać chronicznym infekcjom oraz krwawieniom.
W miarę postępu choroby, rak podstawnokomórkowy jest w stanie powodować znaczne deformacje, zwłaszcza w okolicach głowy i szyi. Te deformacje wpływają nie tylko na wygląd pacjentów, ale mogą także wywoływać problemy emocjonalne i psychiczne. Niestety, wiele osób boryka się z niskim poczuciem własnej wartości z powodu widocznych defektów.
Chociaż rak podstawnokomórkowy rzadko metastazując, jego miejscowe działanie złośliwe może prowadzić do poważnych komplikacji, które zdecydowanie obniżają jakość życia. Brak odpowiedniego leczenia skutkuje poważnymi problemami zdrowotnymi.
Właśnie dlatego wczesna diagnostyka oraz skuteczna terapia mają kluczowe znaczenie. Mogą one znacząco poprawić rokowania oraz zwiększyć szanse na całkowite wyleczenie.
Jakie są najlepsze metody profilaktyki raka podstawnokomórkowego?

Profilaktyka raka podstawnokomórkowego odgrywa fundamentalną rolę w ograniczaniu ryzyka zachorowania. Kluczowe metody obejmują:
- unikanie nadmiernej ekspozycji na promieniowanie UV,
- noszenie ochronnej odzieży, takiej jak kapelusze czy długie rękawy,
- regularne aplikowanie kremów przeciwsłonecznych z wysokim faktorem ochronnym (co najmniej SPF 30),
- rezygnację z korzystania z solariów,
- regularne samodzielne badanie skóry oraz wizyty u dermatologa.
Osoby z jasną karnacją są bardziej narażone na ryzyko, dlatego powinny szczególnie dbać o te środki ostrożności. Wczesne wykrycie niepokojących zmian może znacząco ułatwić diagnozę i leczenie. Edukacja na temat czynników ryzyka, w tym wpływu słońca oraz stosowania odpowiednich preparatów ochronnych, jest niezwykle istotna. Zrozumienie tych zasad i ich wdrażanie może znacząco wpłynąć na zmniejszenie liczby zachorowań na raka podstawnokomórkowego.
Jakie są charakterystyki postaci guzkowej i powierzchownej raka podstawnokomórkowego?
Różnice między guzkową a powierzchowną postacią raka podstawnokomórkowego są wyraźne zarówno w aspekcie wyglądu, jak i sposobu rozwoju oraz objawów klinicznych.
Guzkowa forma manifestuje się jako wyraźny guz z charakterystycznym, wałowatym brzegiem, często w porcelanowym odcieniu. Widziane naczynia krwionośne oraz owrzodzenia w centralnej części guza mogą budzić niepokój. Tego rodzaju zmiany najczęściej pojawiają się na:
- twarzy,
- szyi,
- oraz w innych miejscach skóry, które przez długi czas są wystawione na działanie promieniowania UV.
Warto dodać, że te guzy mogą przyjmować różne rozmiary i rosną stosunkowo powoli, co może prowadzić pacjentów do wniosku, że nie stanowią one zagrożenia. Natomiast postać powierzchowna przejawia się poprzez płaskie, podniesione zmiany skórne, zazwyczaj o czerwonawym zabarwieniu. Często towarzyszy im:
- łuszczenie się,
- oraz zaczerwienienie,
- co może prowadzić do pomyłek względem objawów wyprysku lub innych schorzeń dermatologicznych.
Podobnie jak w przypadku guzkowej formy, zmiany powierzchowne rosną wolno i mogą być zdiagnozowane jako nowotwór w późniejszym etapie. Zarówno jedna, jak i druga forma wymagają starannego podejścia w diagnostyce oraz leczeniu, biorąc pod uwagę różnice w ich charakterystyce oraz możliwych powikłaniach. Wczesne wykrycie oraz regularne monitorowanie wszelkich zmian skórnych są kluczowe dla skutecznej interwencji medycznej, co podkreśla wagę systematycznych wizyt u dermatologa.